医療法人 英泉会
緑内障手術
緑内障とは、何らかの原因で視神経が障害され視野(見える範囲)が狭くなる病気です。眼圧の上昇が主な病因と言われています。また、緑内障は、多因子が原因と言われています。眼圧以外に、睡眠時無呼吸症候群、酸化ストレス、不整脈、動脈硬化、低血圧などです。我が国における失明原因の第1位です。日本緑内障学会が行った大規模な調査(多治見スタディ)によると、40歳以上の日本人における緑内障有病率は、5%です。また緑内障の有病率は、年齢とともに増加していきます。早期の緑内障は、自覚症状に乏しいため、気づかずに無治療で過ごしている人が大勢います。早期発見・早期治療が必要です。
眼圧
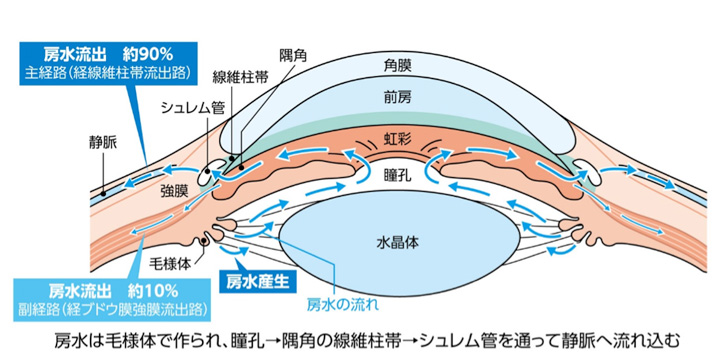
図1.房水の循環
眼の中の毛様体で作られた房水が、虹彩の裏から瞳孔を経て、線維柱帯を通って、シュレム管から眼外の血管へ流れていきます。眼球の硬さのことを「眼圧」と呼びます。眼圧が上昇すると、視神経が障害され、緑内障になるリスクが高くなります。眼圧を下げることで緑内障の悪化を防ぎます。緑内障の治療としては、薬物療法、レーザー療法、手術療法があります。
眼圧の正常値
正常な眼圧は10~21 mmHgといわれています。この範囲にあるからといって緑内障にならないとは言いきれません。眼圧が正常範囲でも緑内障である「正常眼圧緑内障」の患者さんが過半数います。
緑内障の症状
緑内障の自覚症状は、暗点や視野狭窄ですが、気づかないことが多いです。かなり進行して視野が狭くなり視力が悪化してからということもあります。一度進行した緑内障は、眼圧を下げても、視野欠損は戻りません。緑内障の治療は、進行をさせないためのものです。
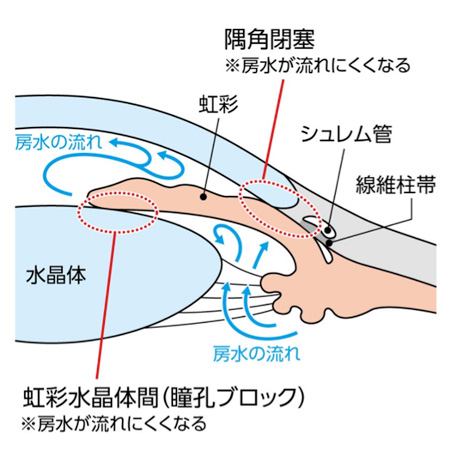
また、急激に眼圧が上昇する急性緑内障発作の場合、ひどい眼痛・頭痛・吐き気・充血・視力低下を生じます。あまりの頭痛のため脳疾患を疑われることもあります。すぐに急性緑内障発作の治療が必要です。
緑内障の検査
- 1.眼圧検査
- 2.眼底検査
- 視神経の状態をみるために、視神経乳頭部を観察します。視神経が障害されている場合、陥凹(へこみ)の形が正常に比べて変形し大きくなります。緑内障発見のための必須の検査です。
(1)双眼倒像鏡 眼底カメラ 視神経の障害の程度を判定するために行う検査です。視神経の眼球の出口(視神経乳頭)には、小さなくぼみがあり、緑内障ではこのくぼみが拡大します。健康診断などでは、よく「視神経乳頭陥凹拡大(ししんけいにゅうとうかんおうかくだい)」と判定されます。眼底検査は少しまぶしいことはありますが、痛みなどはありません。
(2)光干渉断層計(OCT)などの三次元画像解析装置を用いて視神経乳頭や網膜の神経線維層の厚みを測ることにより、緑内障をより適確に診断できることが増えています(図4)。

図4.光干渉断層計(OCT)による視神経解析の1例 - 3.視野検査
- 見える範囲を調べる検査です。特殊な器械の前に座って、小さな光が見えるか見えないかでボタンを押します。15分近くかかる面倒な検査ですが、緑内障の進行具合を判断するために、最も重要な検査です(図5)。

図5.視野検査 - 4.隅角検査
- 専用のコンタクトレンズ(隅角鏡)を患者さんの目に押し当てて隅角を観察して診断します(図6)。点眼麻酔をします。

眼圧を測定する器械は、患者さんの目に器械を直接接触させて測定する器械(図2)や、患者さんの目に圧縮した空気を吹き込んで測る機械(図3)などがあります。
 |
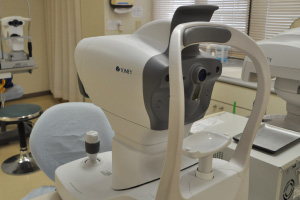 |
図2.ゴールドマン圧平眼圧計 |
図3.空気眼圧計 |
緑内障の治療
緑内障の治療は、眼圧を下げることにより、進行を防止したり、遅らせます。しかし、回復させることはできません。治療方法としては、薬物療法・レーザー治療・手術があります。
- 1.薬物療法
- 薬物療法が治療の基本です。多くの点眼薬があります。1種類の目薬だけで効かなければ2種類3種類と増やしていきます。
- 2.レーザー治療
- 虹彩光凝固術:閉塞隅角緑内障の場合、虹彩の周辺部にレーザー光をあて、房水の流れを変えます。
- 3.手術
- 薬物療法やレーザー治療が功を奏さなかった場合に行われる治療です。
(1)線維柱帯切開術:線維柱帯を切開して房水の排出をしやすくする手術です。
(2)線維柱帯切除術:線維柱帯を切除して房水を眼外に染み出すようにする手術です。